Kącik medyczny,
czyli porozmawiajmy dziś o...
prowadzi
lekarz Marek Planer
specjalista medycyny rodzinnej
uprawniony do badań sportowych dzieci i młodzieży
* NZOZ
Grupowa Praktyka Lekarza Rodzinnego
ul. Stolarzowicka 106, Bytom – Miechowice
* Indywidualna Specjalistyczna Praktyka Lekarska
Pytania oraz uwagi proszę kierować na podany niżej adres email :
kacikmedycznymiechowice@interia.pl
…. o zimie i świętach. „Śniegiem zasypało, całą noc na biało, Jakby zaraz za mąż miała wyjść..” Jak ten czas szybko biegnie… Jeszcze niedawno pisałem o urokach słońca, kleszczach czyhających na nas, a tu już Święto Wszystkich Świętych, krótkie listopadowe dni i śnieg na drzewach i trawnikach. Przed nami zima. Pani Zima ze śniegiem, mrozem i lodem. Nie unikniemy poruszania się po pokrytych lodem chodnikach i drogach, nawet gdyby służby odpowiedzialne za porządek działały na 102 procent. A to wiąże się czasami z przykrymi urazami. Skręcenia i zwichnięcia są największą plagą tego okresu. Bardzo często spiesząc się gdzieś – do pracy, na zakupy czy do znajomych zapominamy, że na nogach nie mamy łyżew. A wtedy o upadek i uraz nie trudno. W trakcie upadku dochodzi do nienaturalnych przeciążeń naszych stawów i naciągają się więzadła je otaczające. W efekcie tego wytwarza się stan zapalny, któremu towarzyszy obrzęk i duża bolesność. Nasz staw przestaje spełniać swoje funkcje, a każdy jego ruch sprawia nam ból. Musimy zasięgnąć pomocy lekarza. I dobrze, jeśli skończy się na zaleceniu ograniczenia ruchomości uszko-dzonego stawu, okładów z lodu i wcierania żelu czy maści. Czasami przy cięższych urazach trzeba zastosować unieruchomienie w szynie gipsowej. A to już znacznie ogranicza naszą codzienną aktyw-ność. Urazy tego typu goją się bardzo powoli i długo potrafią nam o sobie przypominać i to w najmniej odpowiednich momentach. Czasami zdarzy się niestety, że upadek zakończy się złamaniem. Najczęściej dochodzi do urazów w tak zwanych miejscach typowych ( loco typico ). Są to oba nadgarstki – dochodzi do złamania kości przedramienia, oraz stawy biodrowe – złamanie szyjki kości udowej. Ten drugi uraz jest bardzo po-ważny i prowadzi bardzo często do trwałego kalectwa. Wymaga operacji i wstawienia tzw. endoprote-zy. Złamanie przedramienia kończy się najczęściej założeniem gipsu na ok. 6 tygodni, a następnie re-habilitacją. .jpg) Ale
grudzień to nie tylko zima i śliskie drogi czy chodniki. Ale
grudzień to nie tylko zima i śliskie drogi czy chodniki. Grudzień to także najważniejsze w tradycji chrześcijańskiej święta – Boże Narodzenie. Wigilia, Pierwszy i Drugi Dzień Świąt to okazja do rodzinnych spotkań, wspólnego śpiewania kolęd. To czas, kiedy zasiadamy do stołu i … zapominamy o naszej diecie. .jpg) Spożywamy
różne potrawy, w różnych proporcjach. A to czasami niekorzystnie odbija
się na naszym zdrowiu. Czas świąt to okres wzmożonych dolegliwości
wątrobowo – żółciowych i żołądkowo – jelitowych. Pamiętajmy o tym, bo
lepiej zapobiegać niż leczyć, jak mówi stara maksyma. Umiar w jedzeniu i
piciu jest zawsze wskazany, by nie sprawdziło się przysłowie, że „Polak
po szkodzie głupi”. Spożywamy
różne potrawy, w różnych proporcjach. A to czasami niekorzystnie odbija
się na naszym zdrowiu. Czas świąt to okres wzmożonych dolegliwości
wątrobowo – żółciowych i żołądkowo – jelitowych. Pamiętajmy o tym, bo
lepiej zapobiegać niż leczyć, jak mówi stara maksyma. Umiar w jedzeniu i
piciu jest zawsze wskazany, by nie sprawdziło się przysłowie, że „Polak
po szkodzie głupi”.Korzystajmy więc z uroków zimy i rodzinnych spotkań, by w dobry zdrowiu rozpocząć kolejny rok – 2016.
|
|
… skórze.
„Twoja skóra gładka i lśniąca…”
Skóra jest narządem pokrywającym i osłaniającym organizm człowieka. Jej ogólna powierzchnia wynosi 1,5-2 m², zaś grubość to 1,5-5 mm. U człowieka najcieńsza jest na powiekach, natomiast najgrubsza jest na pięcie. Nie jest ona tworem
jednolitym W naskórku znajdują się,
między innymi komórki barwnikowe, czyli melanocyty. To one są
odpowiedzialne za kolor skóry. Za kolor i nie tylko. One też tworzą
nasze znamiona. Każdy z nas ma przynajmniej jedno znamię, ale z zasady
jest ich więcej i są rozrzucone w różnych miejscach. Możemy je mieć od
urodzenia, lub mogą się one wytworzyć w trakcie naszego życia. W
większości przypadków są to zmiany łagodne niewymagające interwencji
lekarskiej. Ale czasami wymykają się spod kontroli organizmu i tzw.
złośliwieją. Ma na to wpływ dużo czynników, a jednym z nich jest
promieniowanie UV ( słońce, solaria ). W okresie letnim i tuż po nim
chcemy ładnie wyglądać i wystawiamy się na słońce. Opalamy się. Nasza
skóra przybiera piękny ciemny odcień. Jednakże nie jest to dla niej
obojętne. Zbyt częste i zbyt intensywne wystawianie się na
promieniowanie UV powoduje nieodwracalne zmiany w skórze, która się
szybciej starzeje. Promienie te wpływają też na zmiany w znamionach
barwnikowych, które mogą przekształcić się w czerniaka. Czerniaka
złośliwego – bardzo groźnego nowotworu skóry. Stanowi on około 6%
nowotworów
złośliwych skóry u człowieka. Corocznie w Polsce rozpoznawane
jest prawie 2400 przypadków tej choroby rocznie. Czerniak może pojawić
się w obrębie
znamion
barwnikowych, jak i na skórze niezmienionej.
Do głównych objawów należą: * asymetryczne zabarwienie, kształt i powierzchnia zmiany, * uniesienie się zmiany ponad otaczającą skórę, * nieregularne ograniczenie zmiany, a także duży jej wymiar. Również świąd, ból, krwawienie i owrzodzenie w obrębie znamienia lub nowej zmiany skórnej budzą podejrzenie złośliwego charakteru zmiany. Głównym czynnikami ryzyka są, jak wspomniano wyżej, ekspozycja na promieniowanie ultrafioletowe pochodzące z promieniowania słonecznego lub sztucznych źródeł oraz indywidualna podatność na nowotwór. Intensywna, przerywana ekspozycja na promieniowanie ultrafioletowe prowadzące do oparzenia słonecznego, szczególnie w okresie dzieciństwa, wiąże się z większym ryzykiem zachorowania. Nowotwór częściej występuje u kobiet niż u mężczyzn. Podejrzenie czerniaka stawiane jest na podstawie badania dermatoskopowego, wykonanego przez doświadczonego lekarza, a pewne rozpoznanie uzyskuje się po wykonaniu badania histopatologicznego wyciętej zmiany. Dlatego tak ważna jest okresowa kontrola tzw. znamion barwnikowych przez lekarza specjalizującego się w dermatoskopowej ocenie zmian skórnych. Nawet czerniak wykryty w początkowym stadium jest wyleczalny w 100%. Bardzo wiele chorób przebiega ze zmianami na skórze. Jak oczy są obrazem duszy, tak zmiany skórne są częstym obrazem chorób toczących się głęboko wewnątrz organizmu. Skóra jest bardzo ważnym
elementem naszego ciała. Chroni, broni i informuje, co się dzieje
głębiej. Dbajmy więc o nią przez całe życie, pielęgnujmy i sprawmy by
zawsze była zdrowa.
Bo w zdrowym ciele ( i skórze ) zdrowy duch !!
lekarz Marek Planer specjalista medycyny rodzinnej uprawniony do badań sportowych dzieci i młodzieży
* konsultacja dermatologiczna lek. Anna Nowakowska – Planer, pracownik Oddziału Derma - tologii Szpitala Specjalistycznego Nr 2 w Bytomiu; ocena dermatoskopowa znamiom i zmian skórnych
Pytania i uwagi proszę kierować na e-mail kacikmedycznymiechowice@interia.pl
|
… o grypie i przeziębieniach „Mała chmurka nad jej czołem, mała łezka, słony smak Pociemniało, poszarzało - jesień, jak to tak?”
|
|
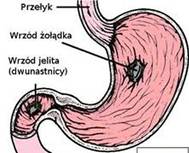
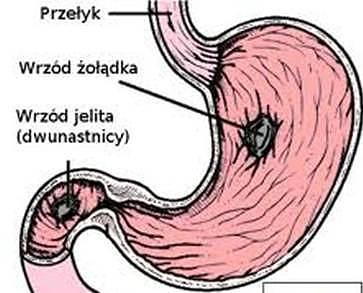
… chorobie wrzodowej.
„ Wiosna – cieplejszy wieje wiatr, Wiosna – znów nam ubyło lat, Wiosna, wiosna w koło, rozkwitły bzy”
Tak kiedyś śpiewali Skaldowie. Budzimy się do życia, nabieramy sił podczas dłuższego dnia, słońce daje nam swoją energię. Już wkrótce pojawią nowalijki i nasz organizm wypełni się nową porcją witamin…
To wszystko może być zwiastunem choroby wrzodowej żołądka i/lub dwunastnicy.
Może ona wystąpić w każdym wieku, nie wyłączając nawet dzieci i niemowląt, jednak najczęściej występuje u dorosłych w średnim wieku ( dotyczy około 10% populacji ). Choroba wrzodowa dwunastnicy ( 60 % przypadków choroby wrzodowej ) częstsza jest wśród mężczyzn (dwukrotnie częściej), zaś w przypadku wrzodów żołądka ( 40 % przypadków ) nie ma zależności od płci.
Wszystko to przyczynia się i doprowadza do zakłóceń pracy błony śluzowej
przewodu pokarmowego (żołądek, dwunastnica) i spadku jej możliwości obronnych
oraz naprawczych. Nie może ona już opierać się wpływom kwasu w żołądku i żółci
dwunastnicy,w powodując powstanie nadżerek. Są to powierzchowne uszkodzenia,
przekształcające się z biegiem czasu, w głębsze zmiany – owrzodzenia. Nieleczone
owrzodzenie powiększa się prowadzi do nasilenia dolegliwości, a także do
następstw i powikłań choroby wrzodowej – krwawienia lub krwotoku ( przy
pęknięciu wrzodu ) z przewodu pokarmowego. Powikłania te wymagają
natychmiastowej pilnej pomocy medycznej – do operacji włącznie.
Obecnie dysponując skutecznymi lekami oraz wspomagając się dietą i modyfikacja trybu życia można doprowadzić do całkowitego wyleczenia wrzodów. Lekarz podstawowej opieki medycznej i lekarz specjalista mogą skutecznie leczyć chorobę wrzodową. Niemniej jednak przestrzeganie zaleceń dietetycznych i ograniczenie czynników wpływających na rozwój choroby jest bardzo ważne. Zaprzestanie palenia papierosów, ograniczenie spożywania alkoholu ( a w szczególności zaprzestanie spożywania alkoholu wysokoprocentowego ), rozważne, skonsultowane z lekarzem praktykiem stosowanie ( nawet krótkotrwałe ) leków p/bólowych przyniesie wymierne efekty w ograniczeniu występowania wrzodów, a także pomoże w leczeniu już powstałych. Aby więc zapobiec tej chorobie pamiętajmy o unikaniu czynników wyzwalających schorzenia, także o możliwościach diagnostycznych w kierunku Helicobacter pylori. Nie namawiam tu do profilaktycznej endoskopii, choć ona jest najbardziej dokładną w diagnostyce obecności bakterii. Można oceniać ewentualną obecność bakterii wykonując badania laboratoryjne ( minusem tego jest brak refundacji badań przez NFZ – można je wykonać jedynie „prywatnie” ). Do tego celu służy badanie kału na obecność antygenu Helicobacter pylori. Metoda ta jest bardzo czuła i swoista. Badanie krwi w tym kierunku nie daje już tak ewidentnych odpowiedzi. W przypadku już stwierdzonego wrzodu pamiętajmy o jego regularnej kontroli – rzadszej w przypadku wrzodów dwunastnicy, częstszej w przypadku wrzodów żołądka ( mogą być etapem wstępnym rozwijającego się raka!!! ).
Regularność spożywanych posiłków i ich odpowiedni skład zawsze działają prozdrowotnie. W przypadku choroby wrzodowej nie ma dowodów, że zmiana diety przyspiesza leczenie i gojenie się wrzodu. Nie mniej jednak ograniczenie, a wręcz wyeliminowanie pokarmów drażniących ( kawa, herbata, napoje gazowane, potrawy ciężkostrawne, cebula, pikantne przyprawy, smażone oraz tłuste potrawy ) wspomoże proces leczenia. I jeszcze jedno. Reklamy w mediach namawiają nas do stosowania różnego rodzaju leków p/bólowych i tych „na żołądek i zgagę”. Jak wiemy – reklama dźwignią handlu. Nie przehandlujmy więc naszego zdrowia, które mamy tylko jedno. Stosujmy leki „z głową” i rozsądnie.. bo każdy lek niewłaściwie zastosowany zagraża Twojemu życiu lub zdrowiu.
Nie dajmy się chorobie wrzodowej. Żyjmy zdrowo.
|
|
... nadciśnieniu tętniczym.
Badania przeprowadzone w Polsce w 20111 roku wykazały, że na nadciśnienie tętnicze choruje blisko 9,5 mln. osób powyżej 18 roku życia, tj. około 32 % populacji dorosłej. W porównaniu z 2002 rokiem nastąpił 2% wzrost rozpowszechnienia tego schorzenia. Prognozowana zmiana liczby chorych w najbliższych latach pokazuje stały wzrost liczby zachorowań dochodząca w roku 2020 ok. 12 mln., a w 2035 roku ok. 14,5 mln. chorych. Pokazuje, to jak bardzo zaawansowany jest to problem. Nie leczone nadciśnienie tętnicze jest główną przyczyną schorzeń układu krążenia (zawałów i niewydolności serca) oraz tzw. incydentów mózgowych (udary, wylewy, zawały mózgu). Schorzenia te prowadzą w dużej części do inwalidztwa, a nawet do śmierci chorego. Dlatego tak ważną wydaje się wczesna diagnostyka i rozpoznanie nadciśnienia, oraz włączenie odpowiedniego, dopasowanego do każdego chorego leczenia. Pomimo tak dużego rozpowszechnienia kontrola schorzenia jest niewystarczająca. Wśród osób, które mają nadciśnienie tętnicze nierozpoznane zostaje w 30% przypadków, zaś skuteczne leczenie prowadzone jest w 26 %.U 45% chorych leczenie nie jest prowadzone lub prowadzone jest nieskutecznie. Poprawa tego stanu jest w gestii lekarza, ale także pacjenta.
Ostatnim aspektem przynoszącym poprawę kontroli nadciśnienia jest prowadzenie
przez lekarza odpowiedniej terapii (dobór odpowiednich leków, wybranych spośród
„tysiąca oferowanych w aptece”), opartej na dowodach naukowych, zgodnych z
|
| Dr n. med. Piotr Warakomski Chciałbym podzielić się z Państwem kilkoma uwagami dotyczącymi schorzeń kręgosłupa. Mianowicie są one powszechne, można powiedzieć, że są one "cywilizacyjną epidemią" XXI wieku. Prawdopodobnie każdym z nas doświadczył mniejszych lub większych bóli kręgosłupa. Najmłodszy mój pacjent, u którego stwierdziłem w pełni objawową przepuklinę krążka międzykręgowego, czyli "dysku" miał zaledwie 17 lat! W pierwszym odcinku można przedstawić odrobinę popularnych wiadomości z fizjologii i anatomii kręgosłupa. Kręgosłup to jakby "pień drzewa" na nim opiera się głowa, tułów i pośrednio – poprzez obręcze barkową i miedniczną kończyny górne i dolne. Tak więc, bez zdrowego kręgosłupa ciężko jest funkcjonować. Wyróżniamy następujące odcinki kręgosłupa: szyjny, piersiowy, lędźwiowy i krzyżowy oraz szczątkowy odcinek guziczny. Problemy bólowe najczęściej dotyczą lędźwiowego i szyjnego odcinka kręgosłupa. Odcinek piersiowy jest "chroniony" czyli usztywniony przez żebra, tworzące wraz z mostkiem oraz właśnie kręgosłupem klatkę piersiową, a odcinek krzyżowy jest złożony ze zrośniętych niemalże na sztywno kręgów. Kręgosłup składa się z wyspecjalizowanych kości, zwanych kręgami. Odcinek szyjny – 7 kręgów, piersiowy – 12 kręgów, lędźwiowy 5 (zazwyczaj), a krzyżowy 5, guziczny 4-5. Tak naprawdę dwa ostatnie odcinki zawierają kręgi zrośnięte ze sobą. Każdy odcinek, a nawet krąg ma nieco inną budowę, a zwłaszcza wymiary, nie da się ich zastąpić. Dlatego właśnie operację kręgosłupa są tak skomplikowane, bo trzeba wszystko "brać na miarę". Pomiędzy kręgami znajdują się osławione "dyski", czyli mówiąc bardziej profesjonalnie krążki międzykręgowe, zapewniające ( oczywiście przy dobrej ich kondycji ) właściwą ruchomość elementów kręgosłupa, czyli kręgów. Należy podkreślić, że nie tworzą one prawdziwych anatomicznie stawów. Krążki międzykręgowe składają się z jądra miażdżystego i pierścienia włóknistego. Jądro miażdżyste to jakby kulka w łożysku kulkowym, zaś pierścień włóknisty stanowi ograniczenie jądra, czy barierę zapewniającą jego w miarę centralne ustawienie. Jak może dojść do "wypadnięcia dysku"? Co kryje się wewnątrz kręgu ? O tym w następnym odcinku... |
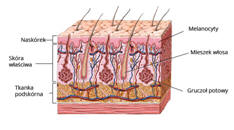 – składa się z kilku warstw: naskórka, skóry właściwej i tkanki
podskórnej. W skórze znajdują się tak zwane „przydatki skóry”, tzn.
– składa się z kilku warstw: naskórka, skóry właściwej i tkanki
podskórnej. W skórze znajdują się tak zwane „przydatki skóry”, tzn.
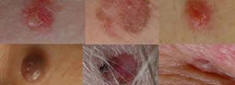 Nowa
zmiana przypominająca znamię lub zmiana wcześniej istniejącego znamienia
barwnikowego budzi podejrzenie czerniaka.
Nowa
zmiana przypominająca znamię lub zmiana wcześniej istniejącego znamienia
barwnikowego budzi podejrzenie czerniaka. 








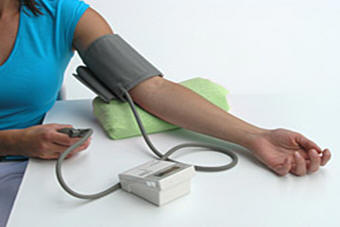 Nadciśnienie
tętnicze to choroba populacyjna, która nie boli, ale zabija. Jego powikłania są
przyczyną wielu zgonów i kalectwa.
Nadciśnienie
tętnicze to choroba populacyjna, która nie boli, ale zabija. Jego powikłania są
przyczyną wielu zgonów i kalectwa.  Bardzo
ważną rzeczą jest tzw. prewencja pierwotna, czyli unikanie czynników
wywołujących nadciśnienie. Do tej grupy należą normalizacja wagi ciała,
odpowiednia aktywność fizyczna, odpowiednia dieta zawierająca min. dużą ilość
warzyw, ograniczone stosowanie soli (nie dosalanie potraw ), zaprzestanie
palenia tytoniu, a także ograniczenia spożycia alkoholu (dobre strony spożywania
czerwonego wina ).
Bardzo
ważną rzeczą jest tzw. prewencja pierwotna, czyli unikanie czynników
wywołujących nadciśnienie. Do tej grupy należą normalizacja wagi ciała,
odpowiednia aktywność fizyczna, odpowiednia dieta zawierająca min. dużą ilość
warzyw, ograniczone stosowanie soli (nie dosalanie potraw ), zaprzestanie
palenia tytoniu, a także ograniczenia spożycia alkoholu (dobre strony spożywania
czerwonego wina ).  Kolejną
cegiełką poprawy kontroli jakości leczenia nadciśnienia jest odpowiednia
współpraca pomiędzy lekarzem i pacjentem. Współpraca ma na celu prawidłowe
zrozumienie istoty nadciśnienia tętniczego przez pacjenta, celu leczenia, a
także określenie odpowiedniego postępowania trwającego w większości przypadków
do końca życia.
Kolejną
cegiełką poprawy kontroli jakości leczenia nadciśnienia jest odpowiednia
współpraca pomiędzy lekarzem i pacjentem. Współpraca ma na celu prawidłowe
zrozumienie istoty nadciśnienia tętniczego przez pacjenta, celu leczenia, a
także określenie odpowiedniego postępowania trwającego w większości przypadków
do końca życia. najlepszą wiedzą i postępowaniem medycznym. Ustalenie odpowiedniej terapii dla
każdego pacjenta przynosi poprawę komforty życia i wpływa na zminimalizowanie
skutków ubocznych leczenia i powikłań nadciśnienia.
najlepszą wiedzą i postępowaniem medycznym. Ustalenie odpowiedniej terapii dla
każdego pacjenta przynosi poprawę komforty życia i wpływa na zminimalizowanie
skutków ubocznych leczenia i powikłań nadciśnienia.